¿Es cierto que los anticonceptivos hormonales pueden causar cáncer de mama? ¿En verdad funciona la autoexploración? ¿Tengo que hacerme un análisis genético para saber si tengo predisposición a padecer esta enfermedad? ¿Qué puedo hacer para prevenirme? En este terreno, la falta de información puede llegar a ser mortal.
El cáncer de mama representa el tumor maligno más frecuente en mujeres mexicanas y es la primera causa de mortalidad por esta enfermedad. Para el 2016, el Instituto Nacional de Estadística y Geografía calculó que 6,650 mujeres murieron por esta enfermedad.
El cáncer de mama es un problema de salud coyuntural que involucra, sobre todo, estilos de vida poco sanos, la falta de educación y la escasez de recursos nacionales destinados a la detección oportuna y tratamiento eficaz. En ese sentido, quizá el problema más grave a nivel poblacional es la información asimétrica entre los profesionales de salud y las mujeres que pueden padecer esta enfermedad, por ello, en el mes que busca sensibilizar a la gente sobre el cáncer de mama, vale la pena rescatar algunos puntos y reducir la brecha de información que abunda en este tema de salud.
¿Qué causa el cáncer de mama?
El origen del cáncer de mama es multifactorial, tiene componentes genéticos, otros asociados a anticonceptivos orales, la falta de lactancia materna y, sobre todo, de estilos de vida poco saludables.
En cuanto a genética, son pocos los cánceres que, como este, se asocian claramente a mutaciones de genes específicos como BRCA1 y BRCA2, aquellos que alguna vez llegaron a las noticias porque Angelina Jolie presentaba una de esas mutaciones. El componente genético se puede percibir en la afección de familiares con cáncer de mama, casos en los que se deben tomar medidas específicas de prevención que veremos más adelante.

Por otro lado, existe una preocupación creciente entre mujeres jóvenes que consumen anticonceptivos hormonales sobre la posible asociación entre estos y el desarrollo de cáncer de mama, no obstante, la evidencia al respecto es poco clara o no muy determinante.
De manera opuesta, sí se ha encontrado que los anticonceptivos hormonales mejoran algunas alteraciones menstruales y son protectores para otros cánceres, como el de ovario, endometrio y colorrectal.
En realidad, la asociación entre anticonceptivos hormonales y el cáncer de mama suele estar mediada por estilos de vida poco saludables, como también ocurre en otras enfermedades no transmisibles. Esto es: el cáncer de mama sí está asociado fuertemente con el tabaquismo, el sobrepeso y la obesidad.
Paralelamente, la lactancia materna, práctica cada vez más descuidada en la maternidad mexicana, funciona como protectora para los tumores malignos de mama.
¿Qué es la detección temprana y la autoexploración?
La medida más importante para reducir la mortalidad y las complicaciones por el cáncer de mama es, sin duda alguna, la detección temprana de los tumores.
No obstante, el tamizaje de las mujeres que tienen riesgo de presentar esta enfermedad tiene ciertas deficiencias: por un lado, en nuestro país se ha puesto mucho énfasis en la autoexploración de mama, sin embargo, hoy en día no hay estudios concluyentes que muestren que esta práctica lleve a diagnósticos más oportunos de tumores de mama o que mejore la supervivencia a largo plazo de las pacientes con cáncer de mama.
La autoexploración se ha utilizado, más bien, como una campaña para generar conciencia de la enfermedad, ya que, en algunos casos, esta lleva a que se realicen estudios posteriores invasivos o costosos que pueden ser innecesarios.
Como consecuencia, muchas guías actuales sobre el diagnóstico de cáncer de mama han eliminado la práctica de la autoexploración. De manera contraria, la exploración clínica de mama, realizada por médicos entrenados, sigue siendo el mejor primer paso en la detección del cáncer.
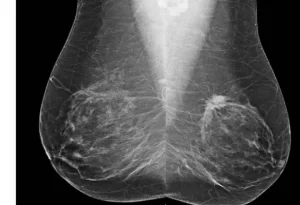
¿Qué son las mastografías y cuándo se recomiendan?
Las mamografías son radiografías que permiten ver los componentes blandos de los senos e identificar anormalidades que pudieran sugerir alguna malignidad; estos estudios se han configurado como la mejor línea de prevención en mujeres con riesgo de padecer cáncer o que son mayores de 40 años.
Las guías mexicanas de práctica clínica sobre este tema sugieren que las mujeres entre 40 y 49 años comiencen con el tamizaje de las mamografías de manera individualizada; mientras que aquellas mujeres mayores de 50 años se realicen una mamografía cada dos años.
A las mujeres que hayan tenido una familiar de primer grado (abuela, madre, hermanas) con cáncer de mama se sugiere empezar con el tamizaje a los 30 años (no menos de 25) o 10 años antes de la edad a la que su familiar presentó dicho cáncer.
En términos de salud pública, para que las mamografías funcionen como medida de prevención se debería examinar a más del 70 por ciento de las mujeres en esos rangos de edad. Desafortunadamente, en México sólo se ha alcanzado una cobertura del 20 por ciento de mujeres.
Aunque las mamografías son el mejor método para detectar el cáncer tempranamente y aumentar la supervivencia de las mujeres con esta enfermedad, muchos investigadores e incluso la Organización Mundial de la Salud se han preguntado si algunos cánceres, que tardan mucho en presentarse, se detectan “tempranamente” como resultado del tamizaje y, por tanto, son tratados adecuadamente o si, más bien, son los cánceres que se desarrollan rápidamente los que pasan desapercibidos y los que, en realidad, son la causa más importante de mortalidad.
Otra preocupación creciente en la comunidad médica es la inducción de tumores como consecuencia del tamizaje con radiación, esto es, que la exposición generalizada y continua a mamografías en una población que cada vez vive más años genere un riesgo añadido de cáncer. Es importante aclarar que dicho riesgo es muy pequeño y que las mamografías siguen siendo el estudio de tamizaje por excelencia, por lo que no existen razones ni recomendaciones generales para abandonar la detección temprana por mamografía.
¿Qué puedo hacer yo?
En la batalla contra el cáncer de mama todavía quedan muchos obstáculos: el estudio de la enfermedad a través de los años, de concientización de la población que puede resultar afectada y del sistema de salud y sus recursos. No obstante, debemos atender cuestiones que se pueden hacer desde el ámbito personal.
Primero y de manera más importante, mejorar los estilos de vida, eliminar el consumo de tabaco y alimentos poco saludables.
Segundo, utilizar anticonceptivos de manera responsable y de acuerdo con las recomendaciones médicas.

Si es el caso, emprender la lactancia materna si no hay contraindicaciones.
Atender a las consultas de prevención primaria, los exámenes clínicos de mama y comenzar el tamizaje con mamografías de manera oportuna.
Finalmente, queda pasar la voz, la mejor medida contra el cáncer es la información.
Esta nota fue financiada con apoyo de CONACYT para el proyecto 295670 “Los Intangibles. Revista online”, de la Red Mexicana de Periodistas de Ciencia AC, como parte de la Convocatoria para Proyectos de Comunicación Pública de la Ciencia, la Tecnología y la Innovación 2018.

