Desde la creación de las primeras patentes hasta la creación y comercialización de las vacunas de ARN mensajero el camino ha sido largo, y su principal obstáculo se creó una década antes.
En 2006, Katalin Karikó y su colega Drew Weissman fundaron la empresa RNARx con la finalidad de comercializar las patentes que habían generado un año antes sobre cómo modificar las moléculas de ARN mensajero para usarlas en el tratamiento de enfermedades y en la vacunación.
Detrás de esas patentes había décadas de empeño y trabajo, sobre todo de Karikó, investigadora de origen húngaro nacionalizada estadounidense; sin embargo, la Universidad de Pensilvania, donde ambos trabajaban, vendió las licencias en exclusiva a la empresa RiboTherapeutics.
“Sin la patente, no éramos una empresa real”, cuenta Karikó en una entrevista, y agrega que en aquel momento se dijo a sí misma “No he terminado”.
Durante años, las patentes y Karikó siguieron caminos distintos. De acuerdo con un análisis que publicaron Mario Gaviria y Burcu Kilic en la revista Nature, RiboTherapeutics sublicenció las patentes a su filial CellScript; la cual, a su vez, las sublicenció a la compañías Moderna y BioNTech. Pero para hacer las vacunas actuales hacía falta mucha más innovación.
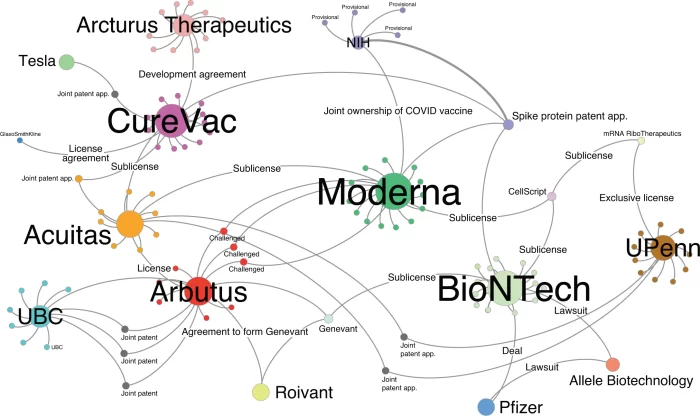
Por su parte, Karikó fue contratada en 2013 por BioNTech, lugar donde estaba trabajando, por un lado, en un procedimiento para inyectar ARN mensajero modificado en tumores para promover respuestas inmunitarias específicas contra el cáncer, y, por otro lado y en convenio con Pfizer, en una vacuna contra la influenza, cuando surgieron las primeras noticias de una enfermedad respiratoria desconocida a fines de 2019.
Así, 334 días después de que se informara de la primera muerte causada por el que ahora llamamos coronavirus SARS-CoV-2, las vacunas contra la covid-19 de ARN mensajero habían sido diseñadas, producidas y el 8 de diciembre de 2020 una mujer de 91 años en el Reino Unido recibió la primera dosis.
Además, la tecnología novedosa promete revolucionar la atención de la salud, empezando quizá por los tumores y la influenza en que estaba trabajando Karikó o por vacunas contra el VIH/SIDA, por lo que es muy posible que este próximo lunes se les otorgue el premio Nobel de Fisiología y Medicina o, el miércoles, el de Química.
Pero, como suele suceder cuando se habla de patentes y medicamentos, otras partes de esta historia y la de las vacunas covid en vector de adenovirus (las de la Universidad de Oxford y AstraZenca, CanSino, y Sputnik V) no sólo no terminan bien sino que son auténticas tragedias.
No nos vean feo
En mayo de 2020, la Organización Mundial de la Salud (OMS) y el gobierno de Costa Rica propusieron la creación del Fondo de Acceso a la Tecnología Covid-19 o C-TAP, cuya meta era persuadir a las compañías farmacéuticas que, conforme fueran desarrollando tecnologías para combatir al coronavirus, incluyendo a las vacunas, las compartieran con compañías de genéricos, los cual podría reducir los precios.
El esquema, que partía de la idea de que las compañías se adherirían para no revelarse como dispuestas a lucrar con la emergencia sanitaria, ha sido un fracaso, en buena medida porque apenas un mes después surgió el mecanismo CoVax (por vacunas contra covid-19), impulsado por la propia OMS, la Coalición para las Innovaciones en Preparación para Epidemias (CEPI) y la Alianza para la Vacunación GAVI.
Eso no quita que gracias a CoVax, que funciona con donaciones altruistas de dinero o vacunas, en el primer año de circulación de las vacunas se evitaron casi 7.5 millones de muertes; sin embargo, también fracaso en alcanzar su meta inicial de organizar de manera equitativa la distribución mundial de vacunas y que ningún país vacunará a más del 20% de su población antes de que todos los demás hubieran alcanzado esa misma cifra, fue rebasada rápidamente por las compras particulares que hizo cada país en tratos cuyo montos no se han revelado.
De acuerdo con un reporte de la organización activista People’s Vaccine Alliance promovido por OXFAM el 29 de julio de 2021 “el costo de vacunar al mundo contra la Covid-19 podría ser al menos cinco veces más barato si las compañías farmacéuticas no se estuvieran beneficiando de sus monopolios”.
Pero el verdadero origen del problema y la tragedia se encuentra una década de que Karikó y Weissman publicaran su descubrimiento.
Las patentes arteras
La Organización Mundial de Comercio (OMC) se fundó en 1995, y casi desde entonces es más estricta con las patentes de medicinas que con las de otros campos de la innovación. Hasta ese momento, sólo se patentaban los procesos de producir las medicinas y no las medicinas en sí; lo que significaba que si otra compañía podía producir la misma medicina por un procedimiento distinto, legalmente podía hacerlo.
Esto no sólo permitía que hubiera medicinas más baratas en países en desarrollo sino que, por ejemplo, la industria farmacéutica de la India se desarrolló a partir de la producción de genéricos usando ingeniería reversa. Este país en 2020 tenía la tercera industria farmacéutica más grande del mundo en volumen, la onceava en valor de mercado y es el primer proveedor de medicamentos genéricos.
En 1999 eso cambió con el Acuerdo sobre Aspectos Relacionados con el Comercio de Derechos de Propiedad Intelectual (Acuerdo TRIPS por su sigla en inglés), que permite patentar la medicina en sí misma, lo que significa que quien la haga primero obtiene un monopolio de facto.
La OMC considera la posibilidad de flexibilizar los TRIPS, lo que permite a los estados miembros eludir temporalmente las protecciones de la patente y se pueden otorgar licencias (a gobiernos o empresas) por motivos como emergencias de salud pública, desabastecimiento o precios inasequibles pero dependen esencialmente de la voluntad de los negociadores.
De acuerdo con un análisis publicado en la revista Pharmaceutics de enero de 2022 este tipo de flexibilizaciones han tenido resultados sorprendentes con disminuciones de precios del 66.2% al 73.9 por ciento.
“Sin embargo, solo ha habido tres eventos exitosos de licenciamiento desde 2016 hasta el brote de la pandemia de Covid-19 en 2020, de los cuales dos fueron en países de altos ingresos”.
Además, señalan los autores de la Universidad Libre de Bruselas, desde el brote de ébola hace unos años y con el actual de Covid-19 ha quedado en evidencia que dejar la posibilidad de flexibilizar los TRIPS a los mecanismos voluntarios es, cuando menos, de efectividad dudosa.
Epílogo trágico y ridículo
En octubre de 2020, India y Sudáfrica, con el apoyo de muchas naciones en desarrollo, solicitaron a la OMC una exención temporal de las patentes de varias tecnologías contra Covid-19 para garantizar una rápida producción y disponibilidad de genéricos en los países de medianos y bajos ingresos.
Estas exenciones fueron concedidas hasta 17 de junio de 2022, 20 meses después, tras intensas negociaciones, la mayoría secretas; pero, a decir de muchos de los delegados, fueron poco más que las flexibilizaciones normales de los TRIPS, pues permiten a países de bajos y medianos ingresos producir las vacunas, pero retrasa la decisión sobre tratamientos y pruebas por seis meses.
“Es difícil imaginar algo con menos beneficios que esto, como respuesta a una emergencia de salud global masiva”, dijo James Love, director de Knowledge Ecology International.

